IVF Ablauf – von der Vorbereitung bis zum Schwangerschaftstest. Die meisten Paare wissen, was eine IVF grundsätzlich bedeutet. Aber wie fühlt sich der Weg dorthin an? Wie lange dauert es wirklich? Dieser Artikel erklärt jeden Schritt ehrlich und verständlich – so, wie wir es unseren Patientinnen im Gespräch erklären.
Ihr IVF-Zyklus im Überblick
Woche 1–2: Hormonstimulation
Tägliche Pen-Injektion zuhause, 2–3 Ultraschalltermine in der Klinik.
Tag 12–14: Eizellentnahme
Kurzer Eingriff unter Sedation, ca. 20 Minuten. 1–2 Tage Ruhe danach.
Tag 13–19: Befruchtung und Embryoentwicklung
3–5 Tage im Labor. IVF oder ICSI – je nach Befund.
Tag 17–19: Embryotransfer
Schmerzfrei, ca. 10 Minuten. Keine Narkose nötig.
Tag 31–33: Schwangerschaftstest
Urintest zuhause; bei Unklarheiten Bluttest in der Klinik.
Insgesamt vergehen 4–5 Wochen vom Start bis zum Test. Die meisten Patientinnen können in dieser Zeit normal arbeiten – nur am Punktionstag und 1–2 Tage danach ist Ruhe sinnvoll.
Vorbereitung und Erstgespräch
Bevor die IVF beginnt, führen wir ein ausführliches Erstgespräch durch. Hier besprechen wir Ihre Vorgeschichte, Ihre Wünsche und den individuellen Behandlungsplan.
Anamnese und Untersuchung
Krankengeschichte, gynäkologische Untersuchung und Ultraschall.
Spermiogramm
Menge, Beweglichkeit und Struktur der Spermien. Entscheidend für die Wahl zwischen IVF und ICSI.
Individueller Behandlungsplan
Hormondosen, Protokoll und Zeitrahmen – maßgeschneidert auf Ihre Testergebnisse.
Tipp: Im Erstgespräch können Sie alle Fragen stellen. Auf Wunsch vermitteln wir auch Kontakt zu Psychologinnen, die sich auf Kinderwunsch spezialisiert haben.
Hormonelle Stimulation
Normalerweise reift pro Zyklus eine Eizelle heran. Für die IVF brauchen wir mehrere – deshalb geben Sie sich täglich Hormoninjektionen (FSH) per Fertigpen unter die Haut. Die Stimulation dauert 10–14 Tage.
Tag 1–3: Der Start
Nach Ultraschall und Blutabnahme beginnen Sie mit den täglichen Injektionen – meist abends. Die Fertigpens sind einfach zu handhaben, kaum spürbar.
Tag 7–8: Erste Kontrolle
Wir setzen die erste Kontrolle bewusst etwas später an. Zu frühe Ultraschalls liefern oft noch keine aussagekräftigen Ergebnisse.
Tag 9–12: Feintuning
Follikel wachsen weiter (Ziel: 16–20 mm). Dosisanpassung bei Bedarf. Insgesamt 2–3 Ultraschalltermine.
Tag 11–14: Auslösespritze
Die hCG-Spritze löst die finale Eizellreifung aus. Exakt 36 Stunden später folgt die Punktion.
Wie viele Eizellen heranreifen, kann selbst bei identischer Dosierung variieren. Warum das so ist, erklären wir hier.
⚠️ OHSS – was Sie wissen sollten
Bei jeder Stimulation besteht ein geringes Risiko für eine übermäßige Reaktion der Eierstöcke (Überstimulationssyndrom). Wir senken dieses Risiko durch engmaschige Kontrollen, angepasste Dosierungen und bei Bedarf den Freeze-all-Ansatz. Mehr zur OHSS-Prävention.
Eizellentnahme (Follikelpunktion)
Die Eizellentnahme ist der kurze operative Moment der IVF – und der Schritt, vor dem viele Patientinnen am meisten Respekt haben. So läuft der Tag ab:
Ankunft nüchtern
Identitätsprüfung (RI-Witness-System), Venenzugang, letzte Fragen.
Leichte Sedation
Keine Vollnarkose. Sie atmen selbstständig und bekommen nichts mit. Die meisten sagen: „Ich habe gar nicht gemerkt, dass es losging."
Punktion (15–20 Min)
Unter Ultraschallsicht wird eine dünne Nadel transvaginal eingeführt. Die Follikelflüssigkeit mit den Eizellen wird abgesaugt.
Aufwachraum (30–60 Min)
Sie wachen sanft auf, erfahren die Eizellzahl. Leichte Krämpfe sind normal und klingen schnell ab.
Praxis-Tipps: Bequeme Kleidung, Begleitperson mitbringen (Sie dürfen danach nicht selbst fahren), Rest des Tages freinehmen. Am Folgetag können die meisten arbeiten.
Im Labor: Befruchtung und Embryoentwicklung
Nach der Entnahme werden die Eizellen gereinigt und auf ihre Reife bewertet. Dann entscheidet das Team: klassische IVF oder ICSI.

Tag 1 – PN-Stadium
Zwei Vorkerne sichtbar – erfolgreiche Befruchtung.

Tag 1–2 – 2 Zellen
Erste Zellteilung hat stattgefunden.
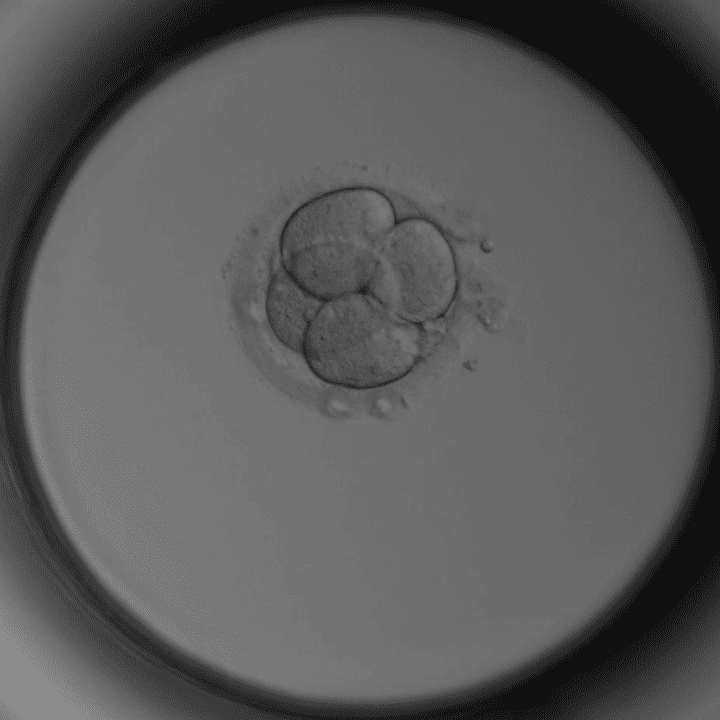
Tag 2 – 4 Zellen
Gleichmäßige Zellen – gutes Zeichen.
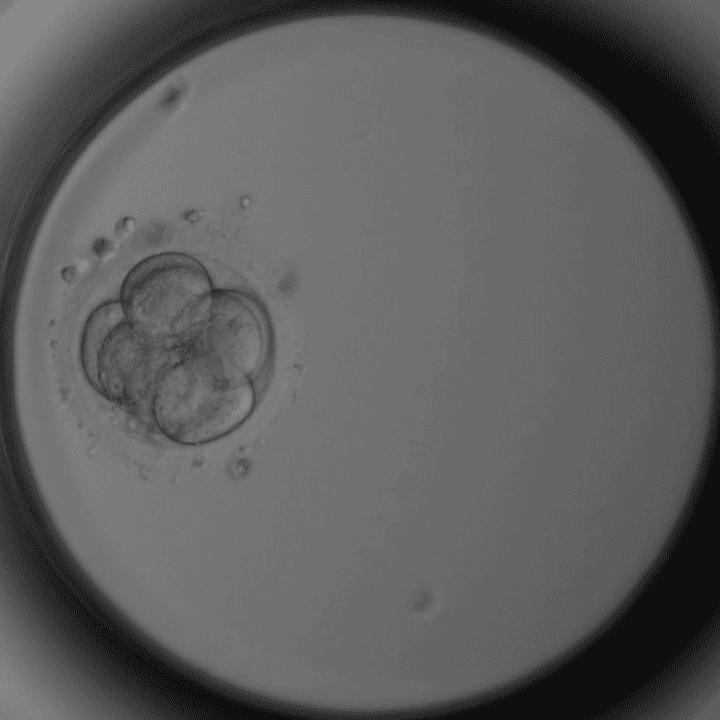
Tag 3 – 8 Zellen
Kompaktierung beginnt.
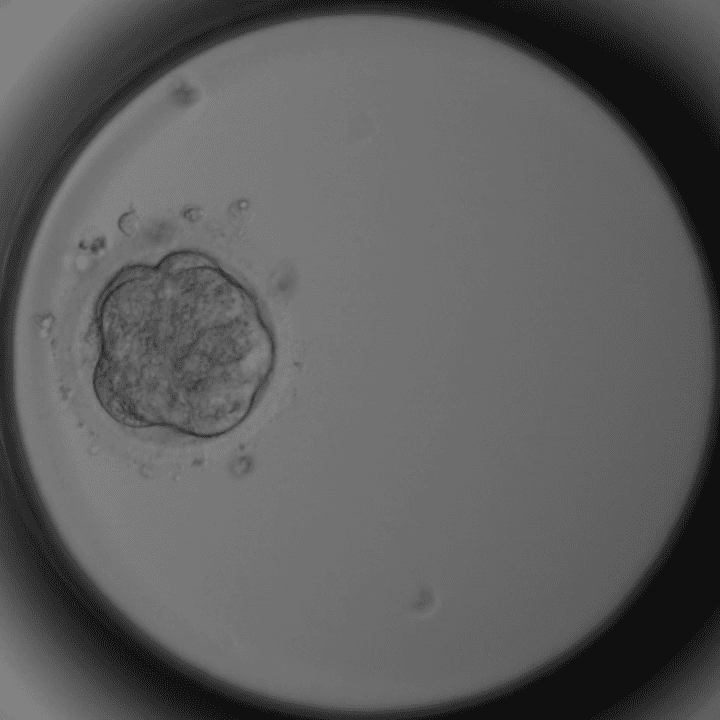
Tag 4 – Morula
Zellen verschmolzen, Blastozystenreifung beginnt.

Tag 5 – Blastozyste
100+ Zellen. Optimaler Zeitpunkt für Transfer oder Einfrieren.
Mikroskopaufnahmen aus unserem Embryologie-Labor in Thalheim bei Wels (Timelapse-Inkubator).
Nur die besten Embryonen werden transferiert oder eingefroren. Manche Embryonen entwickeln sich nicht weiter – das ist biologisch normal.
Fragen zum Ablauf Ihrer IVF?
Im Erstgespräch erklären wir jeden Schritt persönlich – abgestimmt auf Ihre Situation.
Embryotransfer: Fresh oder Frozen?
Der Embryotransfer ist der Moment, in dem der Embryo in die Gebärmutter kommt. Es gibt zwei Wege: frischer Transfer (3–5 Tage nach Punktion) oder gefrorener Transfer (FET) zu einem späteren Zeitpunkt.
| Merkmal | Frischer Transfer | Frozen Transfer (FET) |
|---|---|---|
| Zeitpunkt | 3–5 Tage nach Punktion | Wochen/Monate später |
| OHSS-Risiko | Höher | Deutlich niedriger |
| Erfolgsrate | ca. 35–40 % | ca. 40–45 % |
| Mehrlingsrisiko (SET) | < 1 % | < 1 % |
Studienlage 2025–2026: Bei guter Prognose sind Fresh und FET gleichwertig (Shi 2018). Bei PCOS kann FET Vorteile bieten (Chen 2016). Bei eingeschränkter Prognose (wenige Eizellen) kann ein frischer Transfer sogar besser sein (Wei 2025, BMJ). Die Strategie muss individuell gewählt werden.
So läuft der Transfer ab
Schleimhaut-Vorbereitung
Östrogen + Progesteron bauen die Gebärmutterschleimhaut auf. Ultraschall prüft die Dicke.
Embryo-Auswahl
Das Labor wählt den Embryo mit dem besten Potenzial. Bei FET wird er am Transfertag aufgetaut.
Ultraschallgesteuerter Transfer (5–10 Min)
Schmerzfrei, ohne Narkose. Wir platzieren den Embryo exakt in der Mitte der Gebärmutterhöhle (ESHRE-Empfehlung).
Quelle: ESHRE EIM 2024 – Lebendgeburtenrate pro Transferzyklus
Nach dem Transfer: Die Wartephase
Die 14-Tage-Wartezeit bis zum Schwangerschaftstest ist die emotionalste Phase. Was passiert biologisch:
Tag 0–2: Freie Phase
Der Embryo bewegt sich frei in der Gebärmutter und sucht die beste Stelle für die Einnistung.
Tag 3–5: Hatching und Anhaftung
Der Embryo schlüpft aus seiner Schutzhülle und haftet an der Gebärmutterschleimhaut an.
Tag 6–10: Implantation
Der Embryo dringt tiefer ein und beginnt, hCG zu produzieren.
Tag 14: Schwangerschaftstest
Urintest zuhause. Bei unklarem Ergebnis: Bluttest in der Klinik.
⚠️ Symptome nach dem Transfer
Nicht alle Frauen spüren Implantationssymptome – das ist normal. Mögliche Anzeichen: leichte Krämpfe, Schmierblutung, Brustspannen, Müdigkeit. Diese können auch von der Hormonbehandlung kommen.
Schematische Darstellung der kumulativen Erfolgsrate über mehrere IVF-Zyklen
Was tun – und was nicht
Empfohlen
Normale Aktivitäten, 2–3 L Wasser/Tag, Progesteron weiternehmen, leichte Bewegung, Entspannung.
Vermeiden
Rohes Fleisch/Fisch, Katzenkot, schweres Heben >15 kg, Rauchen, Alkohol, Sauna/Dampfbad.
„Darf ich mein Kleinkind hochheben?" Ja – kurz tragen ist kein Problem. Es geht nicht um komplette Schonung, sondern darum, wiederholtes schweres Heben zu vermeiden. Lassen Sie sich helfen, wo es geht.
Häufige Fragen zum IVF-Ablauf
Bereit für das Erstgespräch?
Wir besprechen Ihren individuellen Weg – transparent und verständlich.
Über den Autor
Dieser Artikel wurde von Dr. Roman Pavlik, Facharzt für Gynäkologie und Reproduktionsmedizin und ärztlicher Leiter der Kinderwunschklinik Dr. Pavlik in Thalheim bei Wels, verfasst. Die Embryo-Mikroskopbilder stammen aus unserem eigenen Labor – sie zeigen echte Entwicklungsstadien aus der täglichen Arbeit unseres Embryologie-Teams.
Stand: Februar 2026 – Wir aktualisieren unsere Inhalte regelmäßig auf Basis aktueller Studienlage.
Quellen
- Wei D, Sun Y, Zhao H, et al. Frozen versus fresh embryo transfer in women with low prognosis. BMJ. 2025;388:e081474. doi: 10.1136/bmj-2024-081474
- Shi Y, Sun Y, Hao C, et al. Transfer of fresh versus frozen embryos in ovulatory women. N Engl J Med. 2018;378(2):126-136. doi: 10.1056/NEJMoa1705334
- Chen ZJ, Shi Y, Sun Y, et al. Fresh versus frozen embryos for PCOS. N Engl J Med. 2016;375(6):523-533. doi: 10.1056/NEJMoa1513873
- ESHRE. ART fact sheet 2024 – European IVF Monitoring (EIM). 2024.
Haftungsausschluss: Dieser Artikel dient nur zu Informationszwecken und ersetzt keine ärztliche Beratung.



